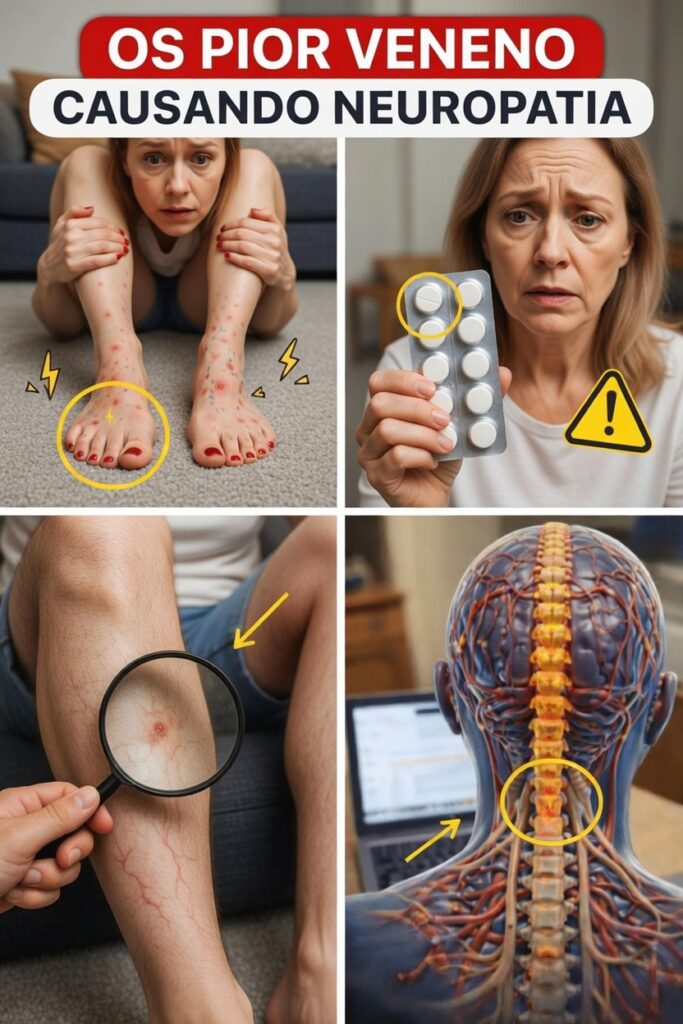
Formigamento, queimação e dormência após os 60: um hábito comum pode estar sobrecarregando seus nervos
Muitas pessoas com mais de 60 anos começam a sentir sensações estranhas nos pés e nas mãos, como formigamento, ardor, dormência ou a clássica sensação de “agulhadas” que insiste em não desaparecer. No início, é comum culpar sapatos apertados, caminhadas longas ou simplesmente o envelhecimento. No entanto, quando os meses passam, o incômodo aumenta, o sono fica fragmentado, o equilíbrio parece piorar e tarefas simples do dia a dia passam a exigir mais esforço do que antes.
E se um hábito extremamente comum, repetido por muitos adultos várias vezes por semana, estiver contribuindo silenciosamente muito mais para a irritação dos nervos do que quase ninguém comenta?
A parte mais surpreendente é que esse fator não envolve nenhuma substância rara ou tóxica difícil de encontrar. Ele está à vista de todos, nas prateleiras da farmácia e até nos armários da cozinha de milhões de casas. Continue lendo, porque mais adiante veremos escolhas diárias realistas que a pesquisa associa a maior conforto nervoso e como pequenas mudanças podem trazer diferença perceptível.
Por que a saúde dos nervos fica mais sensível depois dos 60 anos
Os nervos periféricos funcionam como cabos elétricos delicados que saem da medula espinhal e alcançam dedos das mãos e dos pés. Eles transportam sinais responsáveis pela sensibilidade, pelo controle muscular e por funções automáticas do corpo, como digestão e regulação da pressão arterial.
Após os 60 anos, algumas mudanças naturais tornam esses “cabos” mais vulneráveis:
- O fluxo sanguíneo para as terminações nervosas menores tende a diminuir
- A bainha de mielina, camada protetora que envolve os nervos, se recupera mais lentamente
- As mitocôndrias dentro das células nervosas passam a produzir energia com menos eficiência
- A inflamação de baixo grau costuma se acumular após anos de estresse oxidativo
Quando um fator adicional agride repetidamente nervos que já estão mais sensíveis, os sintomas costumam surgir primeiro nos nervos mais longos, especialmente os que chegam aos pés e às mãos. Por isso, a neuropatia frequentemente começa no padrão conhecido como “luva e meia”.
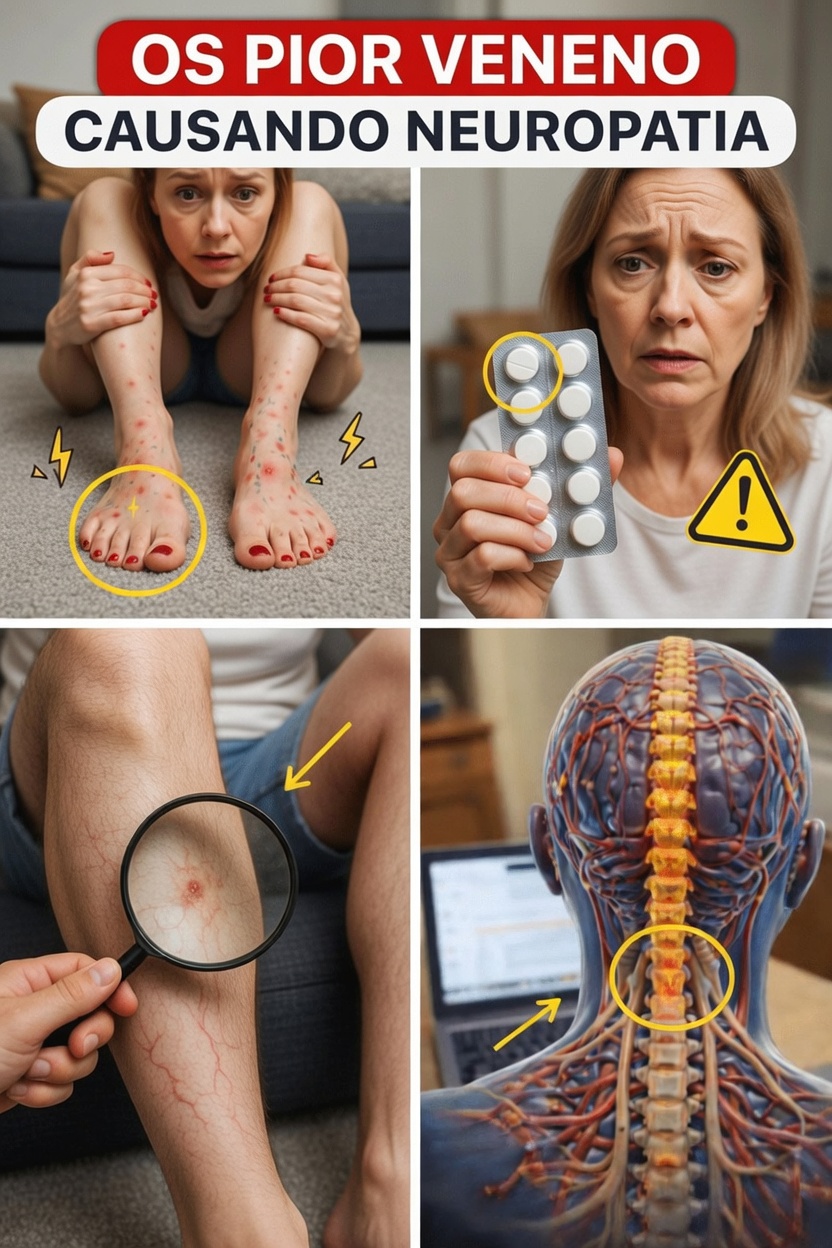
A substância do cotidiano frequentemente associada ao estresse nervoso
Diversos estudos relacionam o uso prolongado e em doses elevadas de certos analgésicos vendidos sem receita ao aumento do risco de irritação dos nervos periféricos, sobretudo em adultos mais velhos.
O grupo mais citado na literatura médica é o dos anti-inflamatórios não esteroides, os chamados AINEs, usados com frequência para artrite, dor nas costas, dor de cabeça e dores musculares ou articulares em geral. Entre eles estão:
- Ibuprofeno
- Naproxeno
- Diclofenaco
- Compostos semelhantes
Alguns mecanismos ajudam a entender essa ligação:
- Redução do fluxo sanguíneo para nervos periféricos devido ao efeito sobre prostaglandinas e circulação renal
- Possível toxicidade mitocondrial direta em células nervosas, observada em modelos laboratoriais
- Aumento do estresse oxidativo, que pode agravar danos em fibras nervosas envelhecidas
- Interferência na absorção de vitaminas do complexo B, especialmente B1 e B6, quando o uso é crônico
Importante: o uso ocasional por poucos dias normalmente não provoca problemas nervosos perceptíveis na maioria das pessoas. A maior preocupação surge com o uso diário ou quase diário durante meses ou anos, algo bastante comum entre adultos acima de 60 anos que convivem com dor persistente nas articulações ou nos músculos.
Outros hábitos e substâncias que também podem sobrecarregar os nervos
Embora os AINEs recebam bastante atenção em pesquisas, existem outros fatores que podem piorar ainda mais a situação:
- Consumo excessivo de álcool, especialmente acima de 7 a 14 doses padrão por semana
- Glicose muito elevada mantida por anos
- Exposição repetida a certos agentes quimioterápicos
- Deficiência crônica de vitaminas B12, B6 ou B1
- Uso prolongado de alguns antibióticos, como metronidazol e nitrofurantoína em tratamentos extensos
- Tabagismo intenso, já que nicotina e monóxido de carbono reduzem a oferta de oxigênio aos nervos
Quando dois ou mais desses fatores se acumulam, a carga total sobre os nervos periféricos pode se tornar muito mais evidente.

Sinais de que seus nervos podem estar pedindo atenção
Alguns sintomas iniciais merecem ser discutidos com um profissional de saúde:
- Formigamento ou sensação de picadas que começa nos dedos dos pés ou das mãos
- Ardor, principalmente durante a noite
- Dormência que dificulta perceber mudanças de temperatura
- Dores agudas, parecidas com choques elétricos
- Fraqueza muscular ou perda de destreza ao abotoar roupas ou girar chaves
- Sensação de estar pisando em algodão ou com meias emboladas, mesmo descalço
Esses sinais nem sempre indicam dano permanente. Em muitos casos, é possível observar melhora relevante quando os fatores contribuintes são identificados e corrigidos cedo.
Medidas práticas para favorecer o conforto dos nervos
A seguir estão hábitos realistas, baseados em evidências, que você pode começar a aplicar no dia a dia. Eles não prometem eliminar totalmente os sintomas, mas estudos sugerem que podem ajudar a proteger e nutrir os nervos ao longo do tempo.
Escolhas alimentares que fazem diferença
- Priorize fontes consistentes de vitaminas do complexo B, como ovos, salmão, cereais fortificados, folhas verdes, lentilhas e levedura nutricional
- Inclua alimentos ricos em antioxidantes, como frutas vermelhas, chocolate amargo com 70% ou mais de cacau, espinafre, brócolis e nozes-pecã
- Adicione gorduras saudáveis que ajudam a sustentar a mielina, como abacate, azeite de oliva extra virgem, peixes gordurosos, nozes e sementes de chia
- Reduza açúcar refinado e carboidratos ultraprocessados, que favorecem inflamação
Hábitos de movimento que melhoram a circulação
- Caminhe de 20 a 30 minutos por dia, mesmo em ritmo leve
- Experimente exercícios suaves de deslizamento neural, conhecidos como nerve gliding ou nerve flossing, com orientação adequada
- Alterne entre sentar e ficar em pé a cada 30 a 45 minutos
- Se houver dor articular, considere natação ou hidroginástica
Ajustes de estilo de vida que valem atenção
- Limite o álcool a no máximo 0 a 1 dose por dia
- Pare de fumar, pois cada semana sem cigarro melhora o fornecimento de oxigênio aos nervos
- Mantenha a glicemia dentro da faixa recomendada se você tem pré-diabetes ou diabetes
- Converse com seu médico sobre dosar B12, folato e vitamina D anualmente
Quando procurar orientação médica
Uma forma simples de se preparar para a consulta é levar um diário de sintomas contendo:
- Datas
- Intensidade da dor ou desconforto de 1 a 10
- O que melhora os sintomas
- O que piora os sintomas
Perguntas importantes para fazer ao profissional de saúde:
- É possível revisar meu uso prolongado de AINEs ou de outros medicamentos?
- Quais exames podem detectar deficiências reversíveis?
- Tratamentos tópicos ou estratégias sem medicamentos poderiam reduzir a necessidade de remédios por via oral?
- Há necessidade de encaminhamento para um neurologista ou especialista em dor se os sintomas estiverem avançando?

Comparação rápida: hábitos que ajudam e hábitos que podem irritar os nervos
| Categoria | Hábitos que tendem a favorecer o conforto nervoso | Hábitos que podem aumentar o estresse nervoso com o tempo |
|---|---|---|
| Controle da dor | Cremes tópicos, compressas quentes ou frias, alongamento leve, acupuntura | Uso diário de AINEs orais em doses altas por meses ou anos |
| Alimentação | Vegetais coloridos, frutas vermelhas, castanhas, peixes, grãos integrais | Excesso de açúcar, álcool elevado, baixa ingestão de vitaminas do complexo B |
| Movimento | Caminhada diária, natação, tai chi, yoga | Longos períodos sentado, exercício muito intenso sem recuperação adequada |
| Suplementos | Uso monitorado de complexo B, ácido alfa-lipoico e ômega-3 | Doses altas sem supervisão de certas vitaminas ou ervas |
Consulte sempre um profissional de saúde antes de iniciar suplementos.
Perguntas frequentes
Os sintomas de neuropatia podem melhorar se eu mudar meus hábitos agora?
Muitas pessoas percebem redução no formigamento, na queimação ou na dormência quando os fatores que contribuem para o problema são tratados, especialmente quando as mudanças começam cedo. Ainda assim, os resultados variam bastante conforme o tempo de evolução e a gravidade do quadro.
Todos os analgésicos fazem mal aos nervos?
Não. O uso eventual costuma ser considerado de baixo risco. As dificuldades aparecem com mais frequência quando há uso muito frequente e prolongado de determinadas classes, principalmente os AINEs e alguns outros medicamentos. O paracetamol geralmente é visto como tendo um perfil diferente em relação ao risco para os nervos.
Devo parar todos os meus medicamentos imediatamente?
Não. Nunca interrompa por conta própria um medicamento prescrito ou usado com regularidade sem antes conversar com seu médico. Mudanças bruscas podem causar problemas sérios. Na maioria das vezes, o objetivo é encontrar, junto ao profissional, a menor dose eficaz ou opções mais seguras.
Observação final
As informações apresentadas neste artigo se baseiam em pesquisas médicas amplamente publicadas e têm finalidade exclusivamente educativa. Elas não constituem aconselhamento médico e nunca devem substituir a avaliação individualizada e as orientações de um profissional de saúde qualificado.