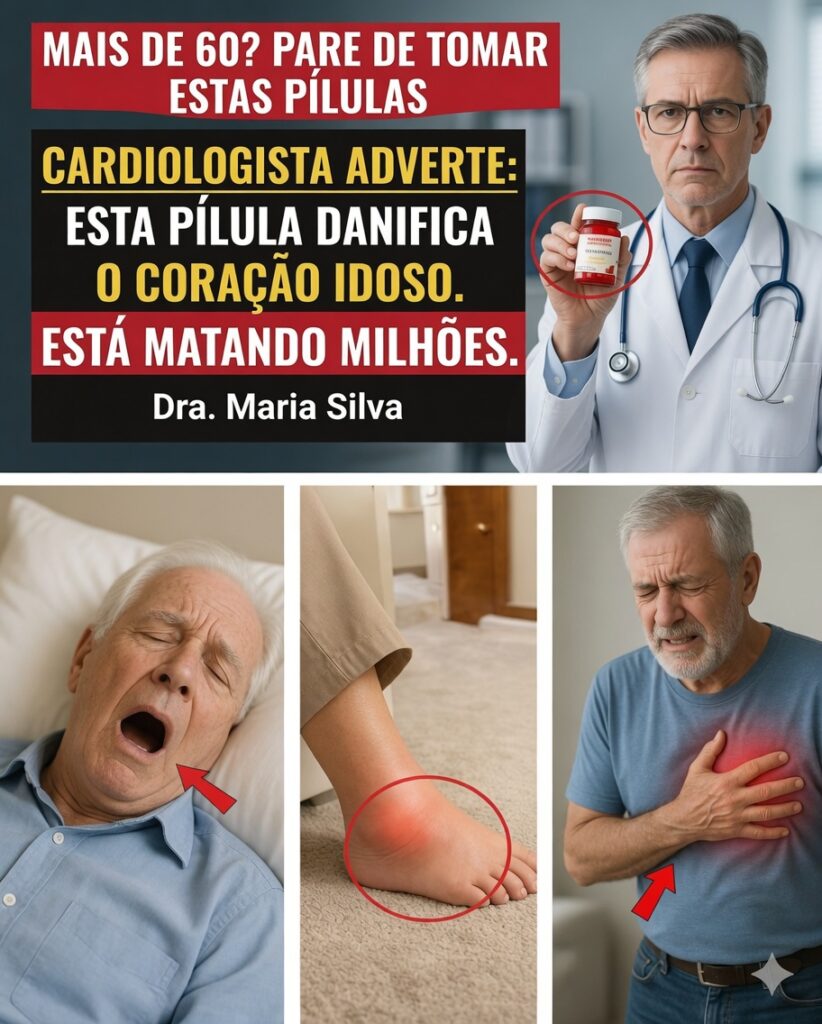
Se você sente cansaço, inchaço ou tontura após os remédios, seu coração pode estar pedindo atenção
Sentir fadiga, retenção de líquidos ou tontura depois de tomar os medicamentos do dia não deve ser encarado automaticamente como “coisa da idade”. Em alguns casos, esses sinais podem indicar que o seu organismo — especialmente o coração — está reagindo a algo que merece ser investigado.
A partir dos 60 anos, é comum depender de remédios diários para aliviar dores, melhorar o sono, controlar refluxo, tratar pressão arterial e lidar com outros problemas frequentes. Para muita gente, esses medicamentos viram parte da rotina e parecem aliados indispensáveis.
Mas existe uma pergunta essencial: será que algum deles está impactando sua saúde cardiovascular sem você perceber?
Por que os medicamentos podem afetar mais o coração depois dos 60?
Com o envelhecimento, o corpo passa por mudanças naturais. De modo geral:
- Rins tendem a filtrar substâncias com menor eficiência
- Fígado pode metabolizar compostos de forma mais lenta
Na prática, isso significa que certos medicamentos podem permanecer mais tempo no organismo e até se acumular, elevando a probabilidade de efeitos adversos. Muitas vezes, os primeiros sinais são discretos — um inchaço leve, uma tontura ocasional, sensação de fraqueza — mas, com o tempo, podem gerar sobrecarga e estresse adicional ao sistema cardiovascular.
Por isso, fazer revisões periódicas da medicação com médico e/ou farmacêutico é uma medida preventiva muito importante, especialmente na terceira idade.
5 tipos de medicamentos comuns que merecem atenção após os 60 anos
A seguir, veja cinco categorias frequentemente usadas por adultos mais velhos e que estudos associam, em diferentes contextos, a possíveis efeitos na saúde do coração. O objetivo não é alarmar — e sim ajudar você a conversar com seu profissional de saúde com mais clareza.
1) Anti-inflamatórios não esteroides (AINEs)
Remédios como ibuprofeno e naproxeno são bastante populares para tratar dor muscular, artrite, dor nas costas e dor de cabeça.
Em uso frequente (especialmente sem acompanhamento), eles podem favorecer:
- retenção de sódio e líquidos
- elevação da pressão arterial
- maior exigência de trabalho do coração
Algumas pessoas notam inchaço nos tornozelos ou aumento do cansaço após períodos de uso.
2) Benzodiazepínicos
Medicamentos como lorazepam e diazepam são prescritos para ansiedade e insônia. Em idosos, podem causar:
- sonolência prolongada
- tontura e lentidão
- maior risco de quedas
Mesmo quando o efeito não é diretamente “cardíaco”, quedas e instabilidade prejudicam a saúde geral e podem aumentar a vulnerabilidade do organismo — o que, indiretamente, pode impactar o bem-estar cardiovascular.
3) Inibidores da bomba de prótons (IBP)
Fármacos como omeprazol e pantoprazol são muito usados para azia e refluxo gastroesofágico.
Quando utilizados por longos períodos, alguns estudos sugerem possível relação com redução da absorção de nutrientes importantes, como:
- magnésio
- vitamina B12
Níveis baixos desses nutrientes podem contribuir para cansaço, mal-estar e, em algumas situações, alterações no ritmo cardíaco.
4) Alguns medicamentos para pressão arterial e doenças do coração
Entre os mais comuns estão:
- diuréticos
- betabloqueadores
- bloqueadores dos canais de cálcio
Eles são essenciais para muitas pessoas e frequentemente salvam vidas. Porém, com o passar dos anos, o corpo muda e pode ser necessário reavaliar dose e combinação, pois podem ocorrer:
- alterações de eletrólitos (como sódio e potássio)
- redução excessiva da frequência cardíaca
- variações maiores na pressão arterial
Ajustes finos, feitos por um profissional, podem melhorar segurança e tolerância.
5) Uso de muitos medicamentos ao mesmo tempo (polifarmácia)
Quando alguém usa cinco ou mais medicamentos simultaneamente, o risco de interações medicamentosas aumenta. Essas interações podem provocar:
- tontura
- queda de pressão ou oscilação de pressão arterial
- fadiga persistente
- sintomas que também afetam o coração, direta ou indiretamente
A polifarmácia é comum após os 60 e, justamente por isso, exige acompanhamento mais próximo.
O que você pode fazer agora para proteger seu coração
Cuidar da saúde do coração pode ser mais simples do que parece quando você age com método e apoio profissional. Algumas medidas práticas:
- Faça uma lista completa do que você usa (remédios, vitaminas, chás, suplementos e “medicamentos de vez em quando”)
- Leve essa lista à próxima consulta
- Solicite uma revisão de medicação (médico ou farmacêutico) para avaliar necessidade, dose, interações e tempo de uso
- Observe e anote sintomas como:
- inchaço
- tontura
- cansaço fora do normal
- sensação de palpitações ou batimentos irregulares
- Reforce hábitos que favorecem o coração:
- caminhadas leves (se liberadas pelo médico)
- alimentação equilibrada com frutas e vegetais
- hidratação adequada
Muitas pessoas relatam mais disposição e bem-estar após pequenos ajustes feitos com orientação.
Conclusão: cuide ativamente do seu coração após os 60
Chegar aos 60 anos (ou mais) costuma significar mais experiência — e, muitas vezes, mais medicamentos na rotina. Eles podem ser fundamentais, mas entender como podem influenciar o corpo ajuda você a tomar decisões mais seguras ao lado do seu médico.
Com revisões regulares, atenção aos sintomas e hábitos saudáveis, é possível ganhar energia, tranquilidade e qualidade de vida.
Perguntas frequentes
1) Todo analgésico faz mal ao coração após os 60?
Não. Nem todo analgésico tem o mesmo perfil. Alguns, como o paracetamol, costumam ser considerados opções mais seguras para uso ocasional em muitas situações — mas a escolha ideal depende do seu histórico e deve ser discutida com um profissional.
2) Como perceber se meus medicamentos estão afetando o coração?
Fique atento a sinais como inchaço, fadiga incomum, tontura e batimentos irregulares. Se notar mudanças, registre e relate ao médico ou farmacêutico.
3) Posso parar um remédio por conta própria?
Não. Interromper ou alterar doses sem orientação pode causar efeitos indesejados, piorar doenças preexistentes ou provocar complicações.
Aviso: este conteúdo é informativo e não substitui avaliação médica. Antes de iniciar, suspender ou modificar qualquer medicamento, consulte um profissional de saúde.