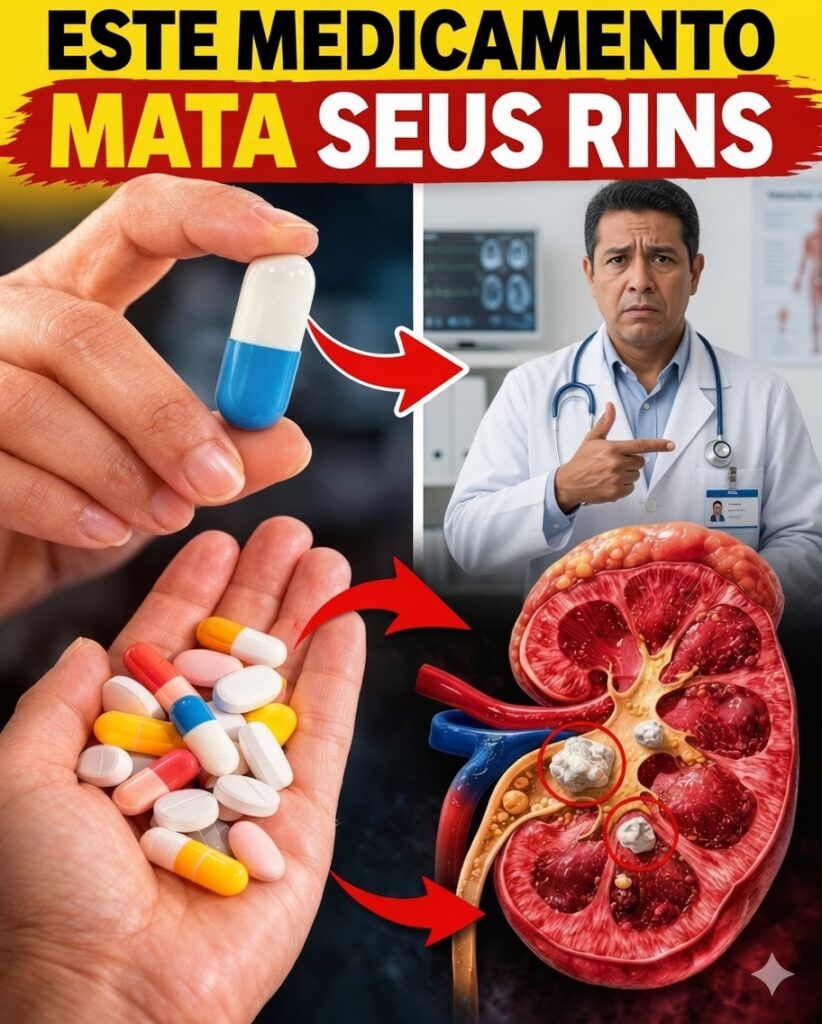
Os seus rins podem estar a sofrer em silêncio por causa de medicamentos comuns — veja como proteger (e até recuperar) a sua saúde antes que seja tarde
Toma um comprimido para aliviar a dor, controlar a tensão arterial ou tratar uma infeção e sente melhorias rapidamente — mas, em segundo plano, os seus rins podem estar a suportar um custo invisível. Estes órgãos em forma de feijão funcionam 24 horas por dia: filtram toxinas, ajustam o equilíbrio de líquidos e ajudam a regular a pressão arterial.
O problema é que diversos medicamentos usados no dia a dia podem interferir com este sistema: alguns reduzem o fluxo sanguíneo para os rins, outros podem agredir diretamente as células renais e há ainda os que desencadeiam inflamação. O resultado pode variar entre lesão renal aguda e danos graduais que, com o tempo, contribuem para doença renal crónica.
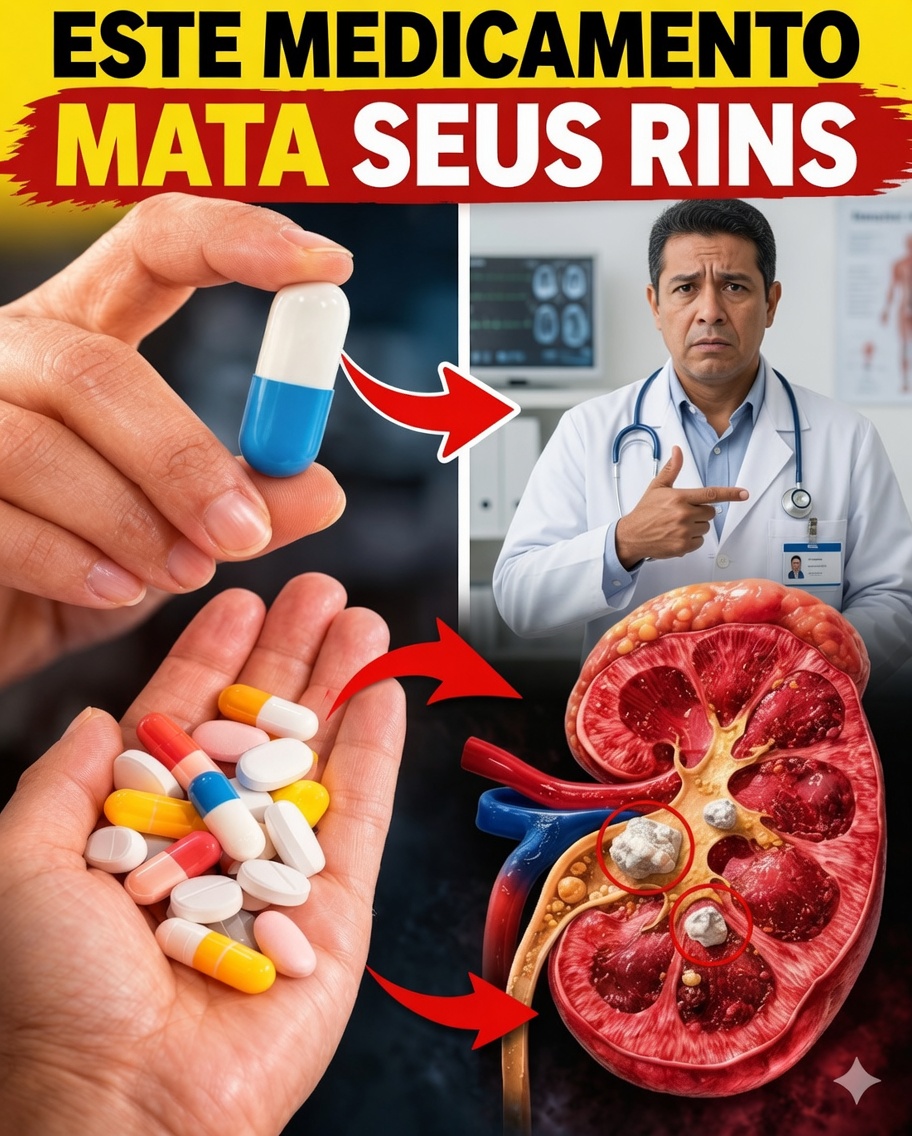
O risco aumenta de forma significativa em situações como desidratação, idade acima dos 60 anos, diabetes e hipertensão. A literatura médica aponta que a lesão renal induzida por fármacos representa uma fatia relevante de internamentos hospitalares. O mais preocupante: muitas vezes, não existem sinais claros até que o dano já esteja em curso.
Continue a ler — no final, encontrará um hábito simples que pode reduzir consideravelmente este risco.
8 medicamentos que podem prejudicar os rins
8) Inibidores da Bomba de Protões (IBP)
Fármacos como omeprazol e esomeprazol são muito utilizados para refluxo e azia. No entanto, o uso prolongado tem sido associado, em alguns casos, a inflamações renais discretas e a um aumento do risco de problemas renais a longo prazo. Quando possível, a recomendação geral é usar pelo menor tempo necessário, com orientação clínica.
7) Alguns antibióticos (ex.: gentamicina)
Antibióticos desta classe podem ser essenciais e até salvadores, mas certos tipos podem acumular-se nos rins e provocar toxicidade renal. O risco tende a crescer com doses elevadas, tratamentos mais longos e em pessoas com fatores de risco. Por isso, o uso deve ser bem monitorizado, especialmente em regimes prolongados.
6) Diuréticos (ex.: furosemida)
Conhecidos como “medicamentos para eliminar líquidos”, ajudam em situações como edema e hipertensão. Contudo, podem favorecer desidratação e alterações de eletrólitos (como sódio e potássio), o que pode comprometer a função renal — sobretudo se a ingestão de líquidos não for adequada ou se houver outras condições associadas.
5) Inibidores da ECA e BRAs (ex.: lisinopril e losartana)
Estes medicamentos são amplamente utilizados para hipertensão e, em muitos casos, protegem os rins, especialmente em pessoas com diabetes. Ainda assim, em cenários como desidratação, queda de pressão, ou combinação com certos fármacos, pode haver redução temporária da função renal. A chave aqui é acompanhamento médico e análises periódicas.
4) Paracetamol (acetaminofeno)
Em doses adequadas, é geralmente considerado uma opção mais segura para dor e febre. O problema surge com uso excessivo, uso prolongado sem supervisão ou associação com álcool, situações que podem aumentar o risco de efeitos adversos, incluindo impacto negativo nos rins ao longo do tempo.
3) Anti-inflamatórios não esteroides (AINEs) — ibuprofeno, naproxeno
Os AINEs aliviam dor e inflamação, mas podem reduzir o fluxo sanguíneo renal, especialmente em pessoas idosas, desidratadas ou com hipertensão/diabetes. O uso frequente ou prolongado pode acelerar a perda de função renal em indivíduos suscetíveis. Se precisa de anti-inflamatórios com regularidade, vale a pena discutir alternativas com um profissional de saúde.
2) Contrastes radiológicos (em exames como TAC)
Alguns exames de imagem, como tomografias, podem exigir contraste. Em pessoas com doença renal prévia, diabetes ou outros fatores de risco, o contraste pode aumentar a probabilidade de lesão renal aguda. Uma medida prática frequentemente adotada é hidratação adequada antes e depois do exame, além de avaliação do risco pelo médico.
1) Quimioterápicos (ex.: cisplatina)
Certos medicamentos de quimioterapia são indispensáveis no tratamento do cancro, mas podem ter toxicidade renal relevante. Por isso, protocolos clínicos costumam incluir hidratação controlada, ajustes de dose quando necessário e monitorização rigorosa da função renal durante o tratamento.
Como proteger os seus rins a partir de hoje
- Reveja todos os seus medicamentos (incluindo os de venda livre) com um profissional de saúde, de forma regular
- Mantenha-se bem hidratado — em geral, urina mais clara costuma ser um bom sinal
- Evite uso prolongado de anti-inflamatórios sem acompanhamento
- Faça exames de função renal periodicamente (creatinina, taxa de filtração estimada, urina, conforme indicação)
- Esteja atento a sinais de alerta, como inchaço, cansaço fora do habitual e alterações na urina (cor, espuma, volume)
O hábito simples que reduz o risco: antes de tomar qualquer medicamento (inclusive para dor), garanta hidratação adequada e evite tomar estes fármacos quando estiver desidratado — por exemplo, após vómitos, diarreia, febre ou ingestão insuficiente de água. Se estiver doente ou com perda de líquidos, confirme com o seu médico/farmacêutico o que deve pausar ou ajustar.
Conclusão
A mensagem principal é clara: até tratamentos comuns — e muitas vezes necessários — podem afetar os rins quando usados sem atenção ao contexto, à dose e ao tempo de utilização. Informação não serve para gerar medo, mas para criar consciência e escolhas mais seguras. Pequenas atitudes diárias e acompanhamento médico podem fazer grande diferença na proteção da saúde renal.
Perguntas frequentes
Posso interromper os meus medicamentos por conta própria?
Não. Não altere nem suspenda nenhum tratamento sem falar com o seu médico.
Suplementos “naturais” são sempre mais seguros?
Não necessariamente. Alguns suplementos e plantas podem sobrecarregar os rins ou interagir com medicamentos. Verifique ingredientes e peça orientação profissional.
Com que frequência devo fazer análises?
Em geral, pelo menos uma vez por ano. Se tiver fatores de risco (diabetes, hipertensão, idade avançada, doença renal prévia ou uso contínuo de certos fármacos), pode ser necessário fazer com mais frequência, conforme indicação médica.
Aviso: Este conteúdo é apenas informativo e não substitui aconselhamento médico. Consulte sempre um profissional de saúde antes de iniciar, alterar ou interromper qualquer tratamento.